Одним из наиболее коварных сосудистых заболеваний, последствия которого сложно предсказать, является тромбофлебит. Заключается болезнь в воспалении стенок вен вследствие образования кровяного сгустка (тромба) в венозном просвете.
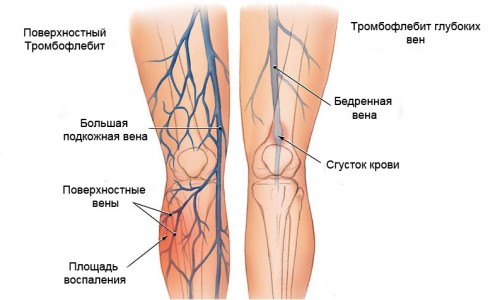
Чаще всего встречается тромбофлебит нижних конечностей, и лишь в редких случаях закупорка сосудов происходит в верхних конечностях или грудном и шейном отделе.
К сожалению, многие больные не осознают всю серьёзность этих признаков, и обращаются к врачу, когда недуг уже прогрессирует — кожа обретает синеватый оттенок, а отёки становятся сильно выраженными.
От вида болезни, её стадии и особенностей протекания зависят способы лечения. В любом случае, тромбофлебит требует интенсивной терапии, ведь болезнь опасна тем, что тромб может оторваться и перемещаться по сосудистой системе, что в ряде случаев грозит летальным исходом.
Оглавление:
Симптомы тромбофлебита
Симптоматика зависит от вида болезни.
Симптомы тромбофлебита глубоких вен:
- увеличение температуры до 38 – 39 градусов,
- болезненные ощущения в месте локализации пораженного очага,
- покраснение кожи, образование уплотнений, локализующееся в месте больных вен.
Симптоматика тромбофлебита поверхностных вен:
- резкое повышение температуры тела (до 40 градусов),
- отечность больной ноги,
- кожа на пораженной конечности становится бледной, иногда синеватой, натянутой,
- сильная боль в области пораженной ноги.
Признаки тромбофлебита
Если тромб находится в поверхностных венах, то к признакам относятся следующие:
- изменения в области пораженной вены, местного характера,
- увеличение венозных узлов, которые становятся очень плотными при пальпации,
- боль в области пораженного места, усиливающаяся при осмотре.
Если тромб поразил глубокие вены ноги, то у больного можно наблюдать следующие признаки болезни:
- распирающая боль, которая становится сильнее при любых движениях,
- наличие сеточки вздувшихся вен,
- боль в икре пораженной ноги, появляющаяся при сгибании стопы вовнутрь,
- болезненные ощущения, возникающие при сжатии голени.
Острый тромбофлебит нижних конечностей
Заболевание различается по течению болезни. Оно может быть острым, хроническим, подострым. При остром течении заболевания усиливается симптоматика болезни: замедляется кровоток в венах, изменяется структура сосудистой стенки, увеличивается свертываемость крови. Воспаление может начаться с внутренней или внешней оболочки вены.
 При остром течении заболевания поверхностных вен больной чувствует сильные боли в области пораженных вен, появляется небольшой отек. Пациенты жалуются на слабость, недомогание. Движения становятся ограниченными из-за распирающих болей.
При остром течении заболевания поверхностных вен больной чувствует сильные боли в области пораженных вен, появляется небольшой отек. Пациенты жалуются на слабость, недомогание. Движения становятся ограниченными из-за распирающих болей.
Во время острого тромбофлебита глубоких вен больной чувствует интенсивные боли в области пораженной ноги, происходит повышение температуры до 39 градусов. Кожные покровы становятся бледными и натянутыми. Через несколько дней на ноге появляется сеть вен.
Острый тромбофлебит приводит к осложнениям (голубой флегмазии, эболии легочной артерии). Болезнь опасна тем, что может оторваться кусочек тромба, который может проникнуть в сосуды сердца, головного мозга. Это может привести к сепсису с дальнейшими метастазами.
Внутренний тромбофлебит
Данное заболевание характеризуется поражением глубоких вен. Состояние потенциально опасно для жизни больного, поэтому требуется незамедлительная помощь врачей. При внутреннем тромбофлебите тромбы находятся в венах голеностопа, зачастую они отрываются, вместе с кровотоком могут попасть в сердце, даже легочные артерии.
Если тромб достаточно большой по размеру, он может вызвать тромбоэболию, закрыть весь просвет артерии, что приводит к летальному исходу.
При появлении первых признаков, характерных для внутреннего тромбофлебита, стоит сразу обратиться за помощью к специалисту.
Общие правила лечения
Лечение заболевание начинается с посещения врача-флеболога. Вовремя оказанная медицинская помощь предупредит многие опасные последствия недуга. Последовательность лечения выглядит следующим образом:
- Диагностика — УЗИ нижних конечностей. Специалист определяет распространённость поражения тромбами сосудов и ставит точный диагноз.
- При незначительном тромбофлебите (когда повреждены небольшие участки вен голени) лечение будет назначено в домашних условиях. При обширном поражении вен, в том числе бедренных, или если выявлен глубокий тромбофлебит, пациенту требуется госпитализация в стационар.
- Закупорка крупных сосудов требует регулярной перевязки, а иногда — операции. Дальнейшее лечение осуществляется консервативными способами.
- После устранения воспаления сосудов ног необходимо вновь посетить флеболога и вылечить варикоз вен. Важно пройти комплексное обследование организма, ведь тромбофлебит иногда сопровождает онкологические заболевания.
Диагностика
Современная медицина предлагает несколько способов диагностирования заболевания. Диагностика производится хирургами — флебологами.
Сначала специалист осматривает пациента, затем назначает лабораторные анализы и аппаратные исследования. На основании полученных результатов врач ставит диагноз, после чего больному назначается лечение.
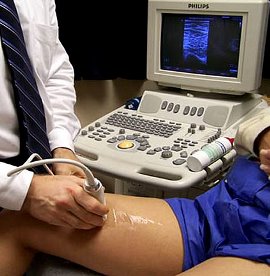 Главная задача диагностики – выяснить расположение тромба, определив степень поражения тромбированного участка.
Главная задача диагностики – выяснить расположение тромба, определив степень поражения тромбированного участка.
Врачи назначают пациентам сдать общий анализ крови, коагулограмму, исследование крови на наличие онкомаркеров, Д-димера. Результаты показывают лейкоцитоз, повышенный показатель СОЭ, увеличен показатель свертываемости крови.
Существуют различные аппаратные исследования, которые позволяют установить состояние глубоких и поверхностных вен, тромботических масс.
К таким способам относятся следующие исследования:
- флебография – исследование вен рентгеном, при котором применяется контрастное йодсодержащее вещество,
- ультразвуковая ангиография нижних конечностей – способ, во время которого в вену вводят специальное вещество, окрашивающее просвет. С помощью специального прибора создается картинка с трехмерным изображением вен и просветов,
- флебосцинтиграфия – способ, при проведении которого в вену вводят специальный препарат, который содержит радиоактивный изотоп. Вещество распределяется по системе кровотока, данные регистрируются прибором,
- ультразвуковая доплерография – метод исследования, который позволяет установить скорость кровотока.
Своевременная диагностика тромбофлебита позволяет провести быстрое и наиболее эффективное лечение.
Лечение консервативными методами
Основная задача лечения состоит в недопущении образования кровяных сгустков в более глубоких венах и предупреждении повторного появления болезни. Консервативная терапия обязательно включает в себя компрессию, применение мазей, физиотерапию и приём фармацевтических препаратов.
 Очень тугое бинтование ног обязательно на протяжении недели и желательно не снимать повязку. После этого достаточно наложения спиртового компресса на ночь.
Очень тугое бинтование ног обязательно на протяжении недели и желательно не снимать повязку. После этого достаточно наложения спиртового компресса на ночь.
Марлю смачивают водкой или спиртом 30%, а после наложения на больной участок накрывают полиэтиленом и ватой, закрепляют бинтом. Под компресс можно также использовать мазь Вишневского.
Широко применяется гепаноловая и гепариновая мазь.
Препарат мажут тонким слоем на поражённые зоны ног 2-3 раза в сутки. Эти мази обладают высоким противовоспалительным эффектом, снимают боль и расширяют поверхностные капилляры, что помогает средству проникнуть глубоко в ткани.
Используют также нестероидные мази — Индовазин, Нурофен гель, Найз, Диклофенакол, но исключительно без компресса. Эти средства также нельзя втирать в повреждённый кожный покров.
 Узнаем о лечении пищевого отравления в домашних условиях , обсудим симптомы.
Узнаем о лечении пищевого отравления в домашних условиях , обсудим симптомы.Расскажем вам о лечении камней в желчном пузыре народными средствами: http://medickon.com/ vnytrinie/terapiua/kamni-v-zhelchnom-puzyire-narodnyie-sredstva-lecheniya.html, узнаем симптомы.
Препараты хорошо снимают боль, снижают свёртываемость крови и уменьшают воспаление. Однако, их применение показано при поверхностном тромбофлебите, для лечения глубоких вен они не подходят.
Физиотерапия — важный пункт в терапии заболевания. Назначают следующие процедуры:
- Ультравысокочастотная терапия (УВЧ). Пациент находится в любом удобном положении, а конденсаторные пластины ставят с обеих сторон поражённой вены. В течение сеанса, длящегося 10 минут, ощущается лишь приятное тепло. Полный курс включает в себя 6-12 процедур.
- Магнитотерапия. На больную ногу воздействуют магнитным полем в течение 20 минут при помощи специальных индикаторов. Пациент при этом чувствует стабильное тепло. Длительность курса — 10-15 сеансов. Магнитотерапия эффективно снимает отёки и улучшает кровообращение.
- Электрофорез с лечебными средствами. Во время процедуры лекарственные препараты вводятся под кожу при помощи электрического тока. Раствор наносят на прокладку электрода и помещают на ноге. В норме пациент ощущает лёгкое жжение, ожогов возникать не должно. Полный курс составляет от 10 до 15 процедур по 15 минут продолжительностью.
- Парафиновые аппликации. Сперва смазывают больной участок вазелином. Затем накладывают парафин в виде мягкой густой массы, сверху клеёнку и тёплое одеяло. Парафин держат на коже около получаса, после чего удаляют ( что может быть чуть болезненно). Процедура показана при поверхностном тромбофлебите.
- Гирудотерапия. Лечение пиявками совершенно безболезненно, хотя эстетически неприятно. Перед процедурой ногу моют и смазывают раствором глюкозы. Пиявки присасываются к коже, надуваются, а затем самостоятельно отпадают. Гирудотерапия препятствует образованию сгустков крови и улучает в целом обменные процессы в организме.
 В современной медицине антибиотики для лечения практически не применяются.
В современной медицине антибиотики для лечения практически не применяются.
Их приём оправдан только если болезнь была вызвана деятельностью микроорганизмов, то такое наблюдается крайне редко.
Из нестероидных препаратов назначаются ортофен, бутадион, индометацин — они хорошо переносятся пациентами и быстро разносятся с кровью по организму, попадая даже в те участки поражённых вен, куда не способны проникнуть мази.
Продолжительность лечения — в среднем 2 недели. Необходимо принимать по таблетке 2 или 3 раза в день после приёма пищи.
Их вводят через вену или в мышцы. Начальная дозировка — 20-50 тыс. Ед в сутки, которую вводят за 3-4 приёма. Далее дозу повышают.
Мази — принцип действия
Во время консервативного лечения заболевания используются мази – препараты, которые воздействуют местным образом. Они оказывают противовоспалительное и антитромботическое действие. Мази разделяют на две группы:
- гепароиды – вещества, которые разжижают кровь и препятствуют образованию тромбов,
- венотонизирующие – мази, которые улучшают эластичность вен, оказывают противовоспалительный эффект.
Диета при заболевании
Сбалансированное питание – это основная, но не единственная часть консервативного лечения. Больным нужно употреблять продукты, которые разжижают кровь, значительно сократить употребление продуктов, сгущающих кровь.
Стоит обратить внимание на продукты, способствующие разжижению крови:
- оливковое масло,
- артишоки,
- чеснок (он способен рассасывать имеющиеся тромбы),
- рыбные продукты,
- имбирь,
- продукты, содержащие магний (геркулес).
Хирургическое лечение
Операцию проводят только когда болезнь протекает не в острой форме и имеет обширное распространение на вены. Но может быть назначена и при умеренном тромбофлебите, однако однозначным показанием является угроза отрыва тромба в глубоких сосудах.
Хирургическое вмешательство позволяет избавиться от недуга навсегда и имеет минимум осложнений.
 Расскажем вам о лечении флюса в домашних условиях, обсудим симптомы болезни.
Расскажем вам о лечении флюса в домашних условиях, обсудим симптомы болезни.
Читайте о лечении кисты яичника народными средствами, лечение без операции.
Хорошие советы, здесь вы узнаете о лечении простатита антибиотиками.
Цель операции состоит в удалении сгустков крови из вен, после чего сами вены зашивают. Затем ликвидируются варикозные и поражённые сосуды. Если тромбированные вены присоединяются к коже, то удаляют всё вместе.
После операции пациенту следует как можно скорее начать ходить и разрабатывать ноги. Для профилактики назначаются препараты, разжижающие кровь.
Тромбофлебит после операции
Хирургическое вмешательство может привести к развитию данного заболевания у пациентов. По статистике правая нога подвержена болезни в четыре раза чаще. Тромбы появляются, поскольку в послеоперационном периоде снижается свертываемость крови больного. Болезнь может быть спровоцирована долгой обездвиженностью ноги или повреждением венозной стенки сосуда при проведении операции.
Для предотвращения тромбофлебита после оперативного вмешательства хирурги рекомендуют использовать фармакологические и механические средства. Главное место отводится борьбе с обезвоживанием организма, из-за которого происходит сгущение крови.









 2
2









Оставить комментарий или вопрос
Уважаемая Елена Анатольевна!!! У меня в 1986 была операция на правой ноге — удаление вены, ТРОМБОФЛЕБИТА ТОГДА НЕ БЫЛО, если надо — то объясню, в настоящее время очень мало хожу так как много лет назад была травма и у меня эта правая нога не один год вся отекает — особенно в бедре, где и была трещина в тазобедренном суставе. В последние несколько лет стала краснеть выше щиколотки, как раз где был разрез на ноге при операции и я несколько раз через год-два ходила на пиявки, чтоб спал отёк и покраснение. Сколько в поликлинику не обращалась по этому поводу — никто будто и не слышит… Сейчас с ногами стало совсем плохо и мне дали инвалидность 3 гр. по суставам -хожу в основном только до кухни, до туалета и до такси, если надо в поликлинику или ещё куда ни будь срочно. Чаще сижу за компьютером на своей страничке со стихами.
Сейчас решила походить в центр Бубноского — т. к. боюсь слечь совсем — у меня там был опрос насчёт тромбофлебита, но мне никто этот диагноз не ставил.1,5 месяца там уже занимаюсь и намного лучше и твёрже стала чувствовать свои ноги, но вчера к ночи обратила внимание, когда ложилась спать, что у меня правая нога, та самая — на кот. была операция покраснела и немного с синюшным оттенком, а там, где был надрез чуть выше щиколотки при операции небольшой отёк и при надавливании пальцем болит.
Там с десяток лет уже отекает. Легла спасть, а утром встала — краснота вся спала. Только чуть заметный остался след. Напишите пожалуйста — это признак тромбофлебита или нет? А то мне завтра идти опять на тренировку в зал, но я бросать не хочу. Хотя и при надавливании чуть пальцем по костям ноги спереди, сбоку по ноге от лодыжки и до подмышек — почему-то всё болит — никто вообще никак не реагирует. Раньше я жаловалась своему участковому, а теперь уже даже к нему перестала ходить — так как бесполезно.
Почётный донор России,
Ветеран труда и инвалид 3 группы, Ольга Васильевна.
Уважаемая, Ольга!
Диагнозы по интернет могут ставить только шарлатаны или малоквалифицированные безответственные специалисты. Поэтому ответить на Ваш вопрос я не могу, потому что не сосудистый хирург и не имею права из понятия этики.
Со своей стороны, могу настоятельно рекомендовать обратиться в клинику к врачу, которому Вы доверяете.
Потому что клинический диагноз ставиться после осмотра врачом. Локализацию, протяжность тромба и его характер проверяют при помощи ультразвукового ангиосканирования, реовазографии и УЗДГ вен нижних конечностей. На основе диагностических данных и клинического осмотра определяют вид тромбофлебита.
Дальнейшие действия будут зависеть от результата.
Желаю Здоровья!
Ответ:
Как я поняла — Вы такой же врач, точно как и на нашем участке в Хабаровске, где я живу.
До этого я жила в Совгавани и там мне удаляли вену, через 15 примерно лет после операции на вене у меня поднялось резко высокое давление и была очень сильная боль в паху- в том, где удалили вену + ноги покраснение как и сейчас и меня трясло. Поставили диагноз тромбофлебит, скорая увезла в хирургическое отделение — взяли кровь на диагноз и прошла там полностью лечение — капали пентоксифилином и гепарином и так несколько лет после этого, каждый год пока не уехала в Хабаровск к детям по состоянию здоровья с этой ногой.. В Совгавани поставили в хо, где лежала на лечении врачи поставили диагноз: Хроническая венозная недостаточность 2 степени. (ХВН 2ст). Здесь в Хабаровске почему-то говорят — «С чего Вы это взяли, что у вас тромбофлебит?» и 10 лет меня не лечат, но не раз говорят -» Что у вас скорее всего откроется трофическая язва скоро». — Как только меняются на приёме врачи в больнице. ТОГДА ОТЧЕГО???
Карточку которую я привезла из Совгавани — ПОЧЕМУ — ТО УТЕРЯЛИ, писала на заведующего — ГЛАВВРАЧА Больницы — так ответа и не получила — КУДА ДЕЛАСЬ МОЯ МЕДИЦИНСКАЯ КАРТА??? Когда прошу сделать запрос в хо г. Совгавань, говорят — «Мы таких запросов не делаем и никому на словах не верим, пока сами не убедимся». Но предлагают постоянно пройти много обследований за свои деньги — У них нет для меня КВОТЫ УЖЕ 10 лет — мне за это время ни разу её не давали. Я пенсионер отработала в районе приравненному к Крайнему Северу 43 почти года без нескольких месяцев. Если бы не ходила эти годы на пиявки, то наверно давно бы открылась трофическая язва. Прошу, чтоб меня хотя бы раз покапали гепарином и пентоксифилином, НО БЕЗРЕЗУЛЬТАТНО!
У меня была ещё производственная травма бедра на заводе, меня ещё молоденькую девчушку уговорили не оформлять несчастный случай, — сейчас бы получала двойную пенсию. Вот так сочувствовать людям, да и кто мог знать, что у меня будут посттравматические последствия??? Лечилась каждый год в Совгавани у невропатолога, и постоянно ставили посттравматический… диагноз — здесь пишут заболевание и говорят — «С чего вы это взяли?» и ещё много чего… — можно написать об этом целый РОМАН про медицину…
Я Почётный донор России,
Ветеран труда.
Инвалид 3 гр. —
дали в 2009г. с только по суставам, остальные заболевания в счёт не берут —
хотя на МСЭК говорят — должны писать все, участковый же врач не желает ЭТОГО ДЕЛАТЬ…
— инвалидность мне дали в 2009г. и только по суставам, у меня + порез — это посттравматическое +ХВН 2ст, связки на этой же правой ноге порваны, сразу травматолог в Хабаровске не признал. И гипс на эту ногу не сделал и стопа теперь западает вперёд при ходьбе, а от пореза ещё и стопа наклонена вправо, мне теперь даже сложно ходить по квартире — НИКТО НЕ ЛЕЧИТ. Почти не хожу — только по квартире и до туалета или если срочно до такси — НО ЭТО ДЛЯ МЕНЯ НАКЛАДНО, как для пенсионера. Стала полнеть сидя, гепатоз жировой — скорее от таблеток, то язва — то гастрит открывается + липоматоз поджелудочной — ОТ ТАКОГО ЛЕЧЕНИЯ.
Когда скорая помощь приезжает при высоком давлении ставят Фуросемид или Магнезию — с ними не ПОСПОРИШЬ… Говорят — «»Вы, что у нас ещё выбирать будете, что вам ставить, что надо, то и поставим — что решит врач». Как ТЯЖКО ПОРОЙ с Вами… — что хотят, то и ТВОРЯТ.
А в инет медики пишут, что при Липоматозе — этого НЕЛЬЗЯ — тогда как всё это понимать???
КАК я понимаю — НЫНЧЕ МЕДИКАМ ДОВЕРЯТЬ ВООБЩЕ — НЕЛЬЗЯ, надо заниматься САМОЛЕЧЕНИЕМ??? Что большинство людей и делают…
НЕУЖЕЛИ я заслужила такое СКОТСКОЕ отношение к СЕБЕ — только 30 лет отработала лаборантом в санитарно-промышленной лаборатории в заводе — честно работала, определяя у работников вредных специальностей вредность. Это — Литейка, Кузница, Очистные, Ацетиленовая, Кислородная, Гальваника, Сварочный цех, Деревоцех 7, Докомолярный цех 5 — там ещё моляры ошкрябщики судов и покраски нынче запрещёнными красками т. к. очень вредные -снятые с производства , тут же и по ремонту валов для судов — Эпоксидной смолой. Покраска и сварка в закрытых отсеках нового судостроения плашкоутов, Бухта — Акватория и Фоновая. Выбросы вредных веществ из цехов в атмосферу и Земли рядом с цехами, Экология + Питьевая вода из скважин города, Инструментальный и Токарный цеха и много-много ещё мелких анализов.
Желаю и Вам ЗДОРОВЬЯ…- Ольга.